Grad 3 och 4
Socialstyrelsen och Graviditetsregistret registrerar klipp och bristningar grad 3 och 4 (sfinkterruptur). Andelen bristningar grad 3-4 har varierat över tid (Figur 1). Anledningen till den stigande förekomsten mellan 1990 och 2004 skulle kunna vara en följd av bättre diagnostik av bristningar grad 3-4, men också mindre fokus på förebyggande åtgärder än tidigare.
Många förlossningskliniker arbetar nu för att färre kvinnor ska drabbas av bristningar. Under de senaste åren har andelen grad 3 eller 4 bristning minskat. 2017 fick 2,9 % av vaginalförlösta kvinnor en sfinkterskada; 5,2 % av förstföderskor och 1,3 % av omföderskor. Den mest omfattande formen av analsfinkterskada, grad 4-ruptur, utgjorde ca 10 % av alla sfinkterskador.
Det är betydligt vanligare med bristning grad 3-4 vid förlossning med sugklocka än vid spontan vaginal förlossning, även om förekomsten också minskar (Figur 2). Av förstföderskor som år 2020 födde med sugklocka diagnostiserades 10,9% med bristning grad 3-4, jämfört med 3,5% av de som födde spontant vaginalt.
Klipp
Precis som för klipp är skillnaden mellan sjukhus avsevärd och andelen kvinnor med bristning grad 3-4 varierar mellan 1,6% och 4,5% för alla födande, och mellan 2,6% och 8,3% för förstföderskor. Detta talar för en variation i förebyggande insatser och/eller diagnostiska åtgärder. Riskfaktorer för att drabbas av bristning grad 3-4 har också förändrats över tid, såtillvida att mödrar nu är äldre vid första förlossningen och de nyfödda barnen har blivit tyngre.
Förekomsten av perinealklipp har också varierat över tid. År 2020 utfördes perinealklipp vid 10,3% av alla vaginala förlossningar bland förstföderskor och vid 1,8% av alla vaginala förlossningar bland omföderskor (Figur 3). Förekomsten är betydligt högre vid instrumentell förlossning och varierar kraftigt mellan olika sjukhus (7-77%, medelvärde 33%) (Graviditetsregistret 2022).
Levatorskada
Det är vanligt med bristningar inne i muskelbukarna, muskelbristning, eller påverkan på levatorernas muskelfästen mot perinealkroppen, distal levatorskada. Muskelbristningar läker utan kirurgisk åtgärd. Distala bristningar bör man sträva efter att identifiera och åtgärda i akutskedet. De kan klassficeras inom ramen för grad-2-bristngar. Dessa bristningar har enligt klinisk erfarenhet god prognos.
Uttrycket levatorskada bör användas bara vid avulsionsskada från muskelfästet i symfysen. En sådan bristning kan ge kvarståede besvär eftersom skada då de inte med dagens tekniker möjlighet går att att återställa kirurgiskt, varken akut eller senare. Diagnosen kan verifieras genom palpation, MR eller ultraljud (Rusavy et al 2022). Diagnostik av levatorskador utförs idag inte rutinmässigt direkt efter förlossningen och någon enhetlig definition finns inte varför studieresultaten är mycket varierande. Prevalensen av dessa bristningar uppskattas till cirka 10% hos förstföderskor (Rusavy et al 2022). Förekomsten av levatorbristningar varierar också beroende på definitionen och tidpunkten för undersökningen. Undersökning kring 6 veckor efter förlossningen visar oftare levatordefekter än 1 år efter förlossningen (Halle et al 2020; van Delft et al 2015). Sedan 2020 finns även diagnoskoder i Sverige för levatoravulsionsskada men koderna används inte konsekvent än.
Graviditetsregistret innefattar ännu inte alla sjukhus i Sverige men ger via direktöverföring från den elektroniska journalen en snabb uppdatering av obstetriska kvalitetsmått, såsom andelen klipp och bristningar grad 3-4 (Graviditetsregistret 2022). I publika dashboards kan resultaten från 2014 till nutid följas på nationell, regional och lokal nivå. Genom inloggning med SITHS-kort kan även personalen följa sina individuella resultat.
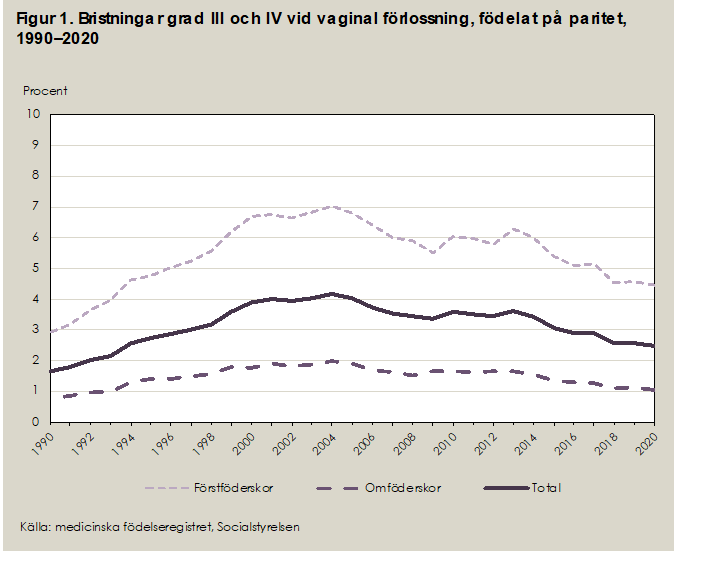
Figur 1. Bristningar grad 3 och 4 vid vaginal förlossning, fördelat efter paritet.
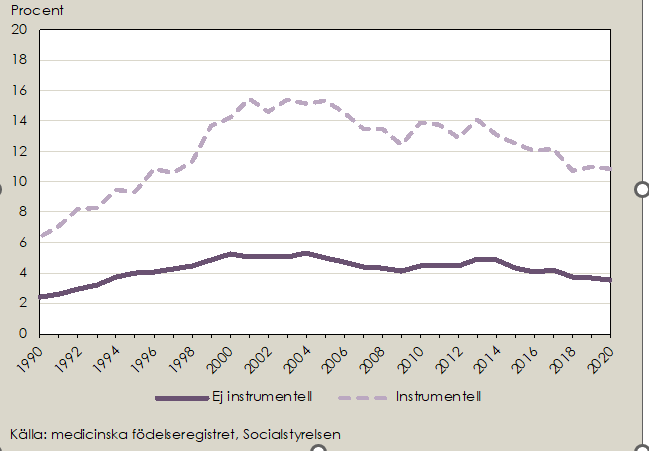
Figur 2 Bristning grad 3 och 4 respektive perinealklipp vid alla vaginala förlossningar, först- och omföderskor mellan år 2014 och 2020, tom tredje kvartalet.
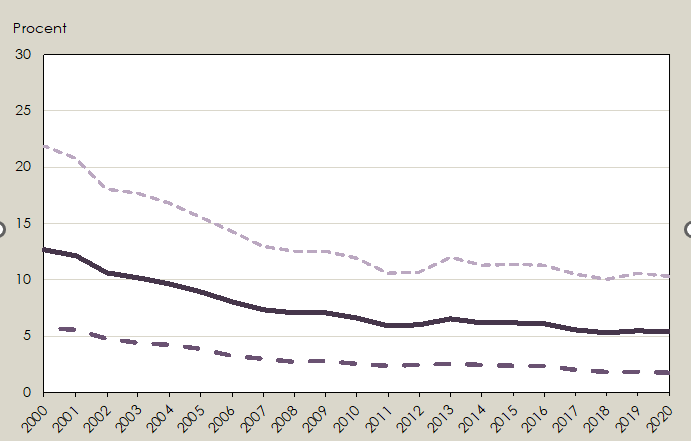
Figur 3 Bristning grad 3 och 4 respektive perinealklipp vid spontana vaginala förlossningar, förstföderskor, mellan år 2014 och 2020, t.o.m. tredje kvartalet.
Då det inte finns något objektivt sätt att säkerställa att alla bristningar hittas direkt efter förlossning. är statsistiken inom området behäftad med felkällor. Andelen odiagnostiserade bristningar varierar sannolikt mellan olika kliniker och olika länder.
Sfinkterskada kan repareras akut med bra resultat men är ändå den enskilt starkaste riskfaktorn för analinkontinens efter förlossning (Bols et al 2010; SBU 2016). En långtidsuppföljning visar att varannan kvinna som har haft en bristning grad 3-4 har besvär med gas- eller avföringsläckage, jämfört med en fjärdedel av de kvinnor som inte har fått en sfinkterskada i samband med förlossning (Pollack et al 2004). En annan studie visar att kvinnor som vid sin första förlossning fick en sfinkterruptur har en fyrfaldigad risk att drabbas av allvarlig analinkontinens efter 10 år (Nordenstam et al 2009). En dansk studie från 2020 gällande förstföderskor visar att för kvinnor med sfinkterskador var risken 3 gånger så hög att 12 månader efter förlossningen drabbas av analinkontinens jämfört med kvinnor med grad 1 eller 2 bristningar (Gommesen et al 2020). Risken var ökad om en defekt i yttre eller inre sfinktern kunde påvisas samt steg i takt med ökat BMI. Det finns därför all anledning att fortsätta det arbete som många kliniker har påbörjat för att dels minska andelen svåra bristningar, och dels diagnostisera och åtgärda dessa på ett optimalt sätt.
Nu är det här avsnittet slut. Klicka på länken nedan eller använd menyn för att fortsätta:
