Vid synlig bristning behövs adekvat bedövning för fullständig undersökning.
Vi rekommenderar att man lägger en pudendusblockad antingen transvaginalt eller transkutant. Den transkutana tekniken är något enklare och möjligen mindre smärtsam än den transvaginala tekniken. Oftast behövs komplettering med infiltrationsanestesi för optimal bedövning.
Vi rekommenderar att endast använda inre pudendusblockad innan barnet är fött. Om yttre pudendusblockad ändå används innan barnet är fött ska samtidigt vaginalpalpation göras för att försäkra sig om att inte injektionen når barnet eller livmodern.
Ytliga bristningar kan även bedövas med gel eller spray innehållande lidocain.
Preparat, jämförande tabell
Vad gäller maxdoser ska man räkna efter om patienten har fått annan lokalbedövning, t.ex. i epidural. Mepivakain (Carbocain®) har låg toxicitet och ca en timmes duration. Som tumregel kan man använda upp till 40 ml bedövning, sedan ska man räkna på totaldosen. Ropivacain sitter i längre och har intermediär toxicitet. Marcain har också lång duration men är mer toxiskt. Med dessa preparat ska man dosberäkna om man använder mer än 20 ml.
Långverkande medel har inte längre anslagstid än kortverkande och kan användas vid PDB efter förlossningen.
Tabell 1. Toxikologiska data över lokalanestesimedel (från Internetmedicin, Narkosguiden)
| |
Lidokain
(Xylocain®)
|
Mepivakain
(Carbocain®)
|
Ropivakain
(Narop®)
|
Bupivakain
(Marcain®)
|
|
Anslagstid
|
Snabb
|
Snabb
|
Snabb
|
Snabb
|
|
Duration
|
Kort
|
Kort-medellång
|
Lång
|
Lång
|
|
Toxicitet
|
Låg
|
Låg
|
Intermediär
|
Hög
|
|
Halveringstid
|
|
1,9
|
1,8
|
2,7
|
|
Maxdos vid ett och samma tillfälle (<4 h)
|
4 mg/kg (upp till max 400 mg)
|
5 mg/kg (upp till max 400 mg)
|
3 mg/kg (upp till max 300 mg)
|
2 mg/kg (upp till max 150 mg)
|
|
Maxdos 70 kg patient
|
28 ml lidokain
10 mg/ml
|
35 ml mepivakain
10 mg/ml
|
28 ml ropivakain
7,5 mg/ml
|
56 ml bupivakain
2,5 mg/ml
|
|
Max dygnsdos
|
1200 mg
|
1000 mg
|
800 mg
|
400 mg
|
Pudendusblockad
Det tar uppemot en kvart innan bedövningen har uppnått fullgod effekt. Testa därför alltid bedövningen först.
2 olika PDB-typer finns:
Komplikation: Komplikationer till PDB är sällsynta. Vid injektion intravasalt kan toxisk reaktion uppträda, likaså om för mycket bedövningsmängd har givits. Ha god kontroll på mängden. Större mängd ger bättre spridning i vävnaden.
Det finns ingen vetenskaplig grund för att använda annat än inre PDB innan barnet är förlöst. Om yttre PDB används innan barnet är fött ska man samtidigt palpera vaginalt för att försäkra sig om att man inte injicerar i barnet eller i uterusväggen.
En bra översiktsartikel om Smärtlindring vid förlossning finns i Läkartidningen.
Inre PDB
Inre PDB läggs via vagina med Kobaknål som har begränsad räckvidd för att inte riskera injektion i uterus eller foster.
Yttre PDB
Hos icke gravid, även nyförlöst patient kan pudendusblockad läggas via huden antingen invid introitus eller nedanför lateralt om anus. Vilken teknik man vill använda är en smaksak, båda fungerar bra. Den nedre kan vara mer effektiv för att försörja de delar som området kring anus.
Yttre PDB i höjd med introitus
Enkel att lägga och kräver inget finger i vagina. Kort i.m. nål.
Yttre PDB nedom anus
3 cm utanför och nedanför anus. Ett finger behövs i vagina för att känna spinatagggen. Lång i.m nål. Kan vara mer effektiv för att bedöva rektala pudendusgrenar. Bedöva antingen ovanför eller nedanför anus. Klocka 3 och 9 vid anus går stora kärl, undvik dessa.
Teknik för inre transvaginal pudendusblockad
Vid den klassiska pudendusblockade används en specialutformad nål med hylsa, s.k. kobaknål. Nålen är inne hylsan då den förs in, detta för att skydda vävnaderna i slidan.
Spina ischiadica lokaliseras med pekfingret och ligamentum sacrospinosus med långfingret (vänster hand för vänster sida och byt hand för höger sida eller så roterar man sin hand och vid sidbytet placerar man långfingret på spina och pekfingret på ligamentet).
Hylsan förs in mellan fingrarna och när den är ordentligt mot vävnaden, strax under spina, sticks nålen in ca 1 cm i vävnaden. Många patienter upplever detta obehagligt/smärtsamt eftersom ligamentet är stramt.
Före injektion måste man aspirera i två plan, vilket innebär att man aspirerar därefter roterar 180° och aspirerar igen. Detta för att förvissa sig om att nålen inte ligger intravasalt. Får du blod i sprutan, dra ut nålen och stick om.
Teknik för transkutan yttre pudendusblockad intill introitus
Vad behövs
Grön intramuskulär nål.
Hur man gör
- Dra upp 5-10 ml i en spruta per sida, carbocain eller långverkande medel.
- Sprita insticksstället.
- Sätt spetsen 2 cm lateralt från introitus, på utsidan av kanten till yttre labia major.
- Stick in rakt i riktning mot spinataggen och stanna upp om patienten upplever smärta, aspirera och injicera en liten mängd carbocain.
- Fortsätt för in nålen helt.
- Aspirera.
- Byt läge om du får blod i sprutan.
- Injicera resten av bedövningsmedlet.
Upprepa proceduren på andra sidan.
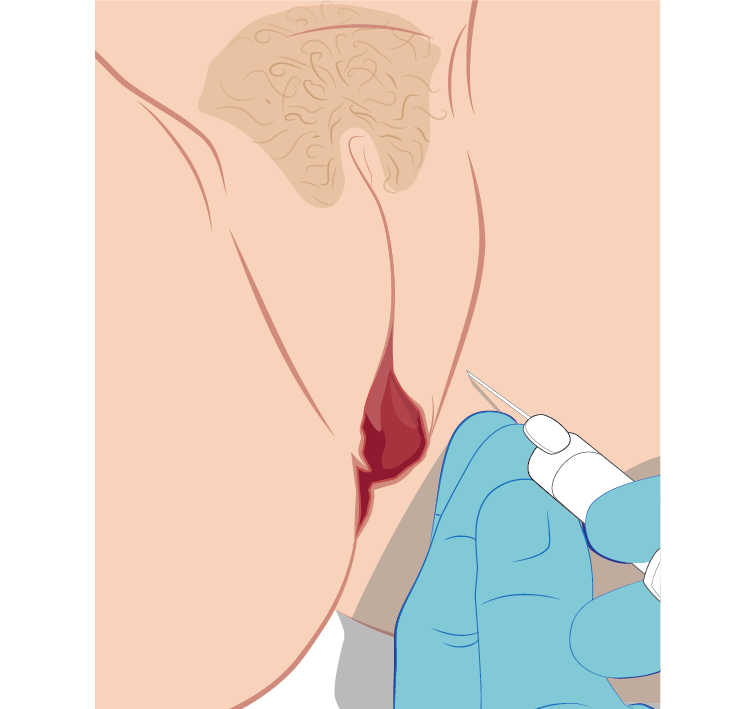
FigurTranskutan yttre PDB
Teknik för transkutan nedre yttre pudendusblockad
Vad behövs
- Kanyl lång 21 G 0.8x80 mm
- Två 10 ml eller en 20 ml spruta
- Uppdragningskanyl
- Lokalbedövningsmedel
- Desinfektionsmedel för hud
- Undersökningshandskar
Hur man gör
Patienten i gynläge eller på kanten av sängen. Man behöver kunna sänka sprutan nedanför britsen för att komma åt.
- Informera patienten om att det blir två stick på skinkorna och att man känner med ett finger i vagina.
- Dra upp 2 st. 10 ml sprutor med lokalbedövningsmedel.
- Mät upp en punkt 3 cm lateralt och 3 cm sakralt om anus på båda sidor. Här finns bara fett och man riskerar inte att sticka i rektum eller stora kärl. Desinficera huden.
- Känn med ett finger i vagina. För in fingret så långt du når. Börja känna rakt bakåt och identifiera sakrum. Följ vaginas bakvägg ca 5 cm ut åt sidan. På kanten av bäckenbenet sitter spina ischiadica anterior inferior ”spinataggen”. Den känns som en liten upphöjning på bäckenbenskammen riktad medialt. Den är olika utvecklad hos olika individer och är ibland inte identifierbar. Området är smärtkänsligt så var lätt på handen.
- Håll fingret kvar mot platsen för taggen.
- Säg till patienten och stick från den punkt du valt och sikta med nålspetsen i riktning mot men inte in i ditt finger. Gå inte igenom vaginalväggen. Oftast behövs hela nålens längd. Aspirera och spruta några ml bedövningsvätska. Flytta nålen någon cm, aspirera i varje nytt läge och spruta igen så att bedövningsmedlet fördelas i vävnaden runt spinataggen. Om man får utbyte av arteriellt blod vid aspiration, backa nålen ½ cm och prova igen. Det är ofarligt och tyder på att injektionen kommer att hamna rätt. Låt bli att injicera om det kommer blod vid aspiration, flytta nålspetsen.
Upprepa proceduren på andra sidan. Effekten sätter in inom några minuter.
Injektionen kan upprepas var åttonde timme.
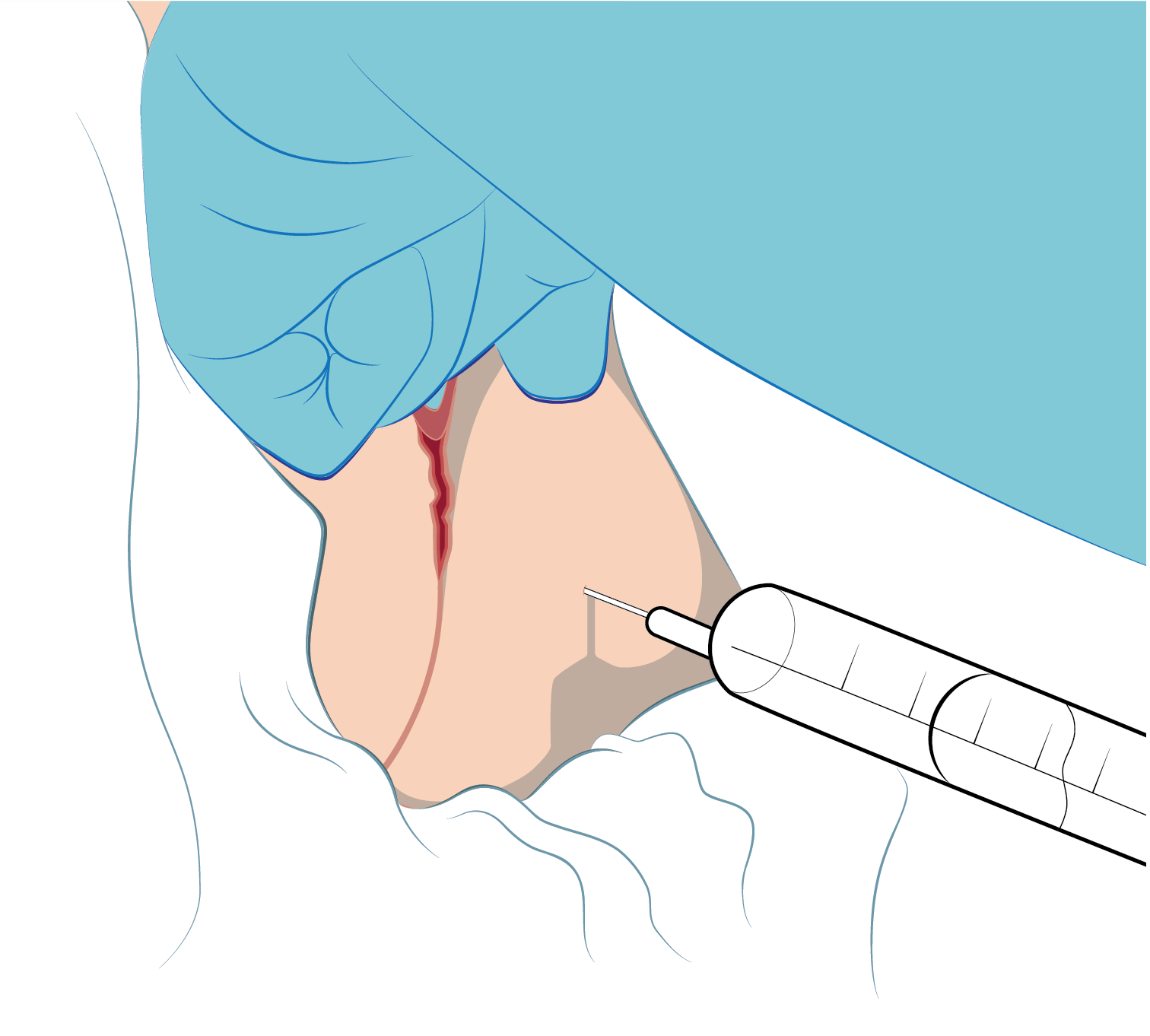
Figur Teknik för transkutan, yttre pudendusblockad
Vad kan hända
Vid vasovagal reaktion, behandla symtomatiskt.
Det förekommer (ca 1/100) att bedövningen sprids till benets nerver och orsakar domning i ben och gångsvårigheter. Patienten ska informeras om detta och att det är övergående.
Miktion och tarmtömning påverkas sällan.
Toxicitet
Så kallade systemtoxiska reaktioner förekommer efter administration av lokalanestetika. De är ovanliga men viktiga att känna till. De yttrar sig i form av CNS-symtom (t ex omtöckning, kramper) och kardiovaskulära symtom (t ex bröstsmärta, arytmi och hjärtstopp). De kan bli allvarliga och i värsta fall livshotande. De uppträder vanligen inom några få minuter efter administration och beror på ofrivillig intravaskulär injektion, för snabb injektion eller överdosering (god säkerhetsmarginal om man använder de rekommenderade doserna). Mamman eller barnet kan drabbas beroende på injektionsplats och -teknik.
Toxiska reaktioner skiljs från allergiska reaktioner, vasovagala reaktioner med svimning och biverkningar av adrenalintillsatser. Cirkulationspåverkan orsakad av Bupivakain är mer uttalad och svårare att behandla jämfört med övriga lokalanestesimedel. Adrenalin-tillförseln i lokalanestetika bromsar upptaget och minskar risken för systemtoxisk reaktion.
Förebygg toxisk reaktion:
- Kontrollera injektionsstället noggrant, aspirera före injektion.
- Använd lokalanestetika med adrenalin, särskilt vid potentiellt toxiska doser (över rekommenderade mängder).
- Undvik stor single-shot. Ge 5 ml i taget och vänta 30 sek mellan injektionerna.
- För att kunna behandla en ev. systemtoxisk reaktion rekommenderas PVK vid administration av >20 ml lokalanestetikum.
Behandlingen är huvudsakligen symtomatisk:
- Larma på hjälp inkl narkosläkare.
- Säkerställ andning och cirkulation.
- Ge 100% syrgas.
- Ge ev något kramplösande medel (diazepam).
- Vanligen är de toxiska symtomen snabbt övergående.
Läs mer på SFAIs hemsida: https://sfai.se/riktlinje/medicinska-rad-och-riktlinjer/anestesi/behandling-av-toxisk-reaktion-lokalanestetika/
och internetmedicin: https://www.internetmedicin.se/anestesi-och-intensivvard/lokalbedovningsmedel-toxisk-reaktion-last
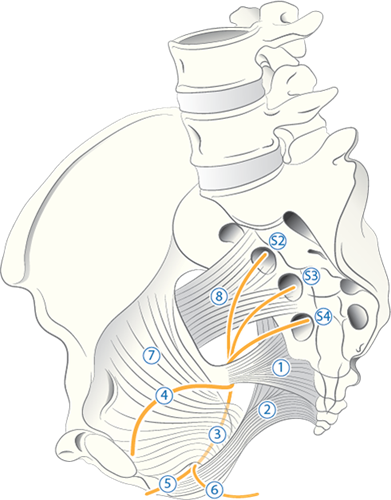
Pudendusnervens anatomi
Injektionsområde höger sida
- Lig. sacrospinosus
- Lig. sacrotuberosus
- Alcock's kanal med pudendusnerven
- N. clitoris (inte i Alcock's canal)
- Perineala grenen av n. pudendus
- N. rectalis inf.
- M. obturatorius
- M. piriformis
S2, S3 och S4: sakrala nervrötter som ger upphov till n. pudendus.